Tudnivalók a csontritkulásról
2024.03.02.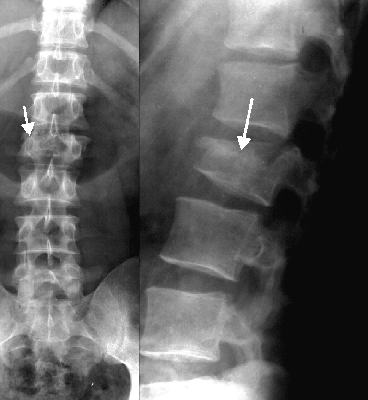 ...jelentős mértékben ronthatják az életminőséget. Idősebb korban egyre gyakoribbá válnak, jelentős népegészségügyi gondot, társadalmi-gazdasági terhet róva a társadalomra. Nőknél, postmenopausában kezdetben a csigolyák csontvesztése dominál, ehhez az életkor előrehaladtával a hosszú csöves csontok törései társulnak. Típusos csonttörési helyek a hát/derék átmenetben lévő csigolyák, a csukló orsócsontja, a felkarcsont vállközeli törései és a csipőtáji törések.
...jelentős mértékben ronthatják az életminőséget. Idősebb korban egyre gyakoribbá válnak, jelentős népegészségügyi gondot, társadalmi-gazdasági terhet róva a társadalomra. Nőknél, postmenopausában kezdetben a csigolyák csontvesztése dominál, ehhez az életkor előrehaladtával a hosszú csöves csontok törései társulnak. Típusos csonttörési helyek a hát/derék átmenetben lévő csigolyák, a csukló orsócsontja, a felkarcsont vállközeli törései és a csipőtáji törések.
Legtöbbször a csontritkulás postmenopauzális és időskori formáival találkozunk, de egyre nő a más szervek betegségei vagy gyógyszerek (szteroid, heparin, aromatáz gátló szerek mamma tumorok esetében...) okozta másodlagos OP esetek száma is.
Az OP népbetegség, hazánkban kb. 600 000 nő ill. 300 000 férfi érintett az 50 év feletti korosztályban. Ez azt jelenti, az 50 év feletti nők között 2-ből 1, míg a férfiak között 5-ből 1 szenved csontrikulásban. Az OP klinikai jelentőségét a kóros csonttörés és annak szövődményei adják, legnagyobb jelentőségűek a csípőtáji törések -nemcsak az életminőséget rontják, hanem közvetlen életveszélyt is jelenthetnek. A csigolyatörések többsége fokozatosan keletkezik, sokáig rejtve marad, az esetek tizede kerül cask azonnali észlelésre -hosszú távon a gerinc statikáját, ezáltal a gerinc alsó szakaszának kopásos elváltozásait fokozzák.
A csontritkulás kezelése alapvetően tehát a csonttörések megelőzésére irányul. A csontritkulást, és a csontritkulásos törések kialakulását több rizikófaktor határozza meg. A terápiát igénylő betegeket a rizikófaktorok és a csontsűrűség meghatározása alapján választjuk ki.
Legjelentősebb csonttörési rizikófaktor az idősebb életkor és a csökkent csontsűrűség (BMD, bone mineral density). További kockázatot jelentenek a női nem, az alacsony testsúly (BMI, body mass index), a tartós immobilizáció, korábbi OP csonttörés az anamnézisben ill. csípőtáji törés a szülői anamnézisben, fokozott csontbontás, szteroid terápia, dohányzás, alkoholizmus, rheumatoid arthritis, valamint egyéb másodlagos oszteoporózishoz vezető alapbetegségek.
A WHO validált kockázati tényezők alapján egy csonttörési rizikót meghatározó rendszert alakított ki, mely integrálja a beteg egyes kockázati tényezőivel kapcsolatos veszélyeztetettséget és megadja egy esetleges OP törés 10 éves valószínűségét. Ez a FRAX (fracture risk assessment tool) azaz a törési kockázat számolására alkalmas számítógépes módszer. A FRAX a combnyak BMD értéke, a testömeg index (BMI), az életkor, a nem és a fenn részletezett további rizikófaktorok megléte alapján ország-specifikusan becsüli meg a rizikót. A számítógépes algoritmus bárki számára a neten hozzáférhető és kiszámítható. https://www.fraxplus.org/ A FRAX a magyar betegek vonatkozásában hazai adatok alapján végzi a számítást. A major csonttörési kockázat FRAX 20% felett, míg a csípőtáji törési kockázat FRAX 3% felett kóros.
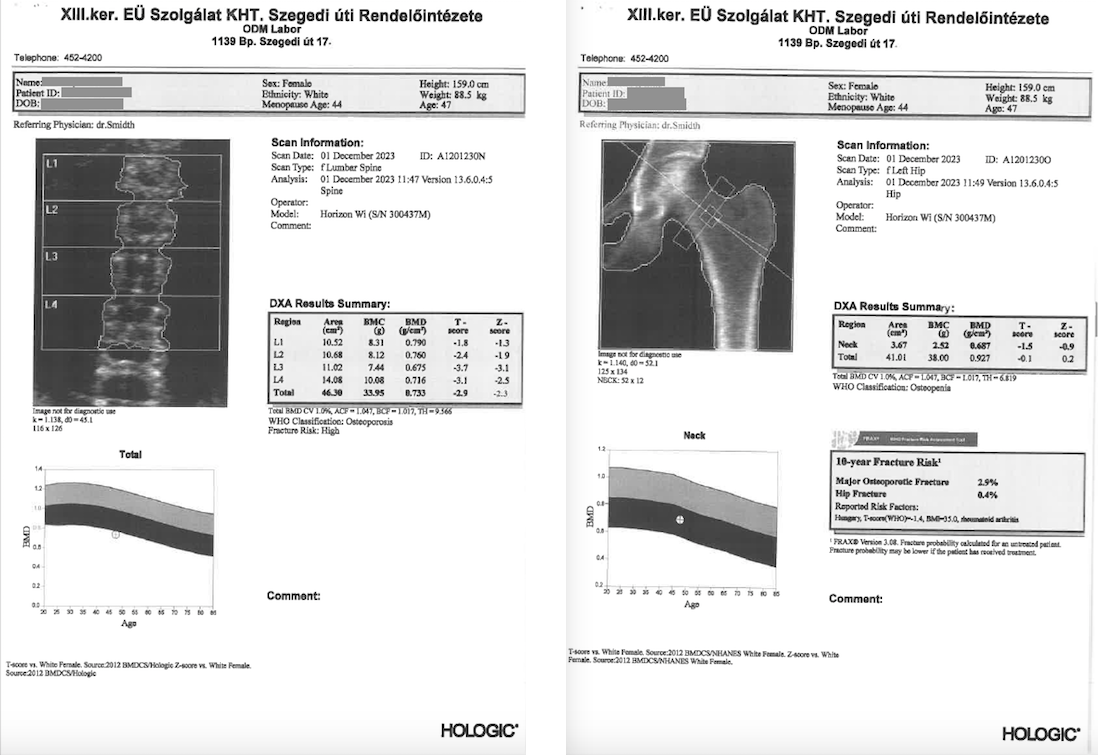
Az OP diagnosztikája a csontsűrűség (BMD)-en alapszik. A mért BMD-t (g/cm2) az egészséges fiatalok átlagértékéhez, a csúcs-csonttömeghez hasonlítjuk és a különbséget a fiatal populáció normál értékének szórásában (SD) adjuk meg (T-score). A T-score alapján kategóriákat állítunk fel:
- egészséges csontozat: T-score > -1,0
- oszteopénia: T-score < -1,0 és > -2,5 SD
- oszteoporózis: T-score < -2,5
- súlyos oszteoporózis: T-score < -2,5 + legalább 1 oszteoporotikus csonttörés.
A BMD mérése leggyakrabban alacsony kettős energiájú röntgensugárral történik (DEXA). A javasolt mérési helyek az ágyéki gerinc és a csípőtájék.
A csökkent BMD kóreredetének meghatározásához laboratóriumi vizsgálatokra van szükség (serum kálcium, foszfor, parathormon, D-vitamin, TSH), míg a terápia megválasztásában a csontanyagcsere markerek segítenek (csontbontás és -építés biomarkerei, elsősorban a kollagén keresztkötést tartalmazó peptid és az oszteokalcin).
Az OP kezelésének, a kóros csonttörések megelőzésének alapja az elegendő kálcium és D-vitamin bevitel. Szükség lehet gyógyszeres terápiára is, így biszfoszfonátokra, denoszumabra vagy akár teriparatidra, a csontritkulásos folyamat gátlása, ill. postmenopauzás nők és 55 év feletti férfiak esetében a fokozott csonttörési kockázat csökkentése céljából.
Mindig fontos a megfelelő fizikai aktivitás! A fizikai aktivitás stimulálja a csontsejteket, az izomerő fokozásával az elesések száma is csökken. Megelőzés céljából, illetve oszteopénia eseteiben rendszeres, megfelelő intenzitású és gyakorsiágú testedzés ajánlott. Ez a gyakorlatban minimum heti három alkalommal végzett aerobik jellegű, ütközéssel járó mozgásformát jelent, trambulin, gyors séta stb. Fontos prevenciós tényező az immobilizáció kerülése, az eséskockázat csökkentése. Az életkörülmények célszerű átalakítása (akadánymentesítés, megfelelő szemüveg, altatógyógyszer kései bévetele) jelentősen csökkenti a törési kockázatot. A prevenció már a pubertás kor előtt elkezdődik, hiszen a korán elkezdett rendszeres testmozgás, sport, ellenállással szemben végzett tornagyakorlatok a terhelésnek kitett csontokon nagyobb csontmennyiség kialakulását segítik elő, így növelve a későbbi életkorban bekövetkező csontvesztéshez alapul szolgáló csúcs-csonttömeget.







